 cours
le milieu intérieur
cours
le milieu intérieur
PLAN: LE MILIEU DE VIE DES CELLULES : LE MILIEU INTÉRIEUR
1. Le milieu intérieur et sa compartimentation
1.1. L’eau dans l’organisme
1.2.
Définition du milieu intérieur
1.3.
Le milieu intérieur et l’homéostasie
1.4. Répartition du milieu intérieur dans les trois compartiments liquidiens
2. LE SANG
2.1.
les
cellules du sang
2.1.1.
Généralité sur le sang
2.1.2.
Classification et importance quantitative des différents
types de cellules sanguinesq circulantes normales
2.1.3. L’hématie
·
structure
·
ultrastructure
·
composition
biochimique
2.1.4.
Les différents types de leucocytes
·
structure
et ultrastructure des différents types de leucocytes
·
présentation
de leurs rôle dans les mécanismes de l’immunité
2.1.5.
Les plaquettes
·
morphologie
·
rôle
2.2. le
plasma
2.2.1. Composition chimique
2.2.2. Principaux rôles
2.3. Le transport des gaz respiratoire
2.3.1. Diffusion et échange gazeux aux niveau pulmonaire et
tissulaire
2.3.2.
Formes de transport du dioxygène et du dioxyde de carbone
dans le sang
2.4. L’hémostase
2.4.1. L’hémostase primaire
2.4.2.
L’hémostase secondaire
2.4.3.
La fibrinolyse
2.4.4.
Les anomalies de l’hémostase
3. La lymphe
3.1.
Origine
3.2. Composition
3.3. Explication des échanges
3.4. Rôle
![]()
LE MILIEU DE VIE DES CELLULES : LE MILIEU INTÉRIEUR
L’organisme
comprend plusieurs compartiments liquidien, chacun de ces compartiments est
limité par une interface spécifique qui règle les échanges avec les
compartiments au contact. Le contenu de chaque compartiment lui est donc
spécifique et est en relation étroite avec son activité métabolique.
En omettant quelques particularités anatomique, comme le liquide
céphalorachidien qui entour le cerveau, on peut considérer que le corps humain
comprend deux
compartiments liquidiens essentiels.
| celui du liquide intracellulaire | |
| celui
du liquide extracellulaire (= milieu intérieur) dans lequel baigne
toutes les cellules. C’est dans ce liquide que les cellules puisent les
nutriments dont elles ont besoin et rejettent les déchets qu’elles
produisent. C’est par ce liquide qu’elles échanges des informations,
par molécules interposée (Hormones). Ce liquide constitue, dans l’organisme,
un véritable milieu intérieur, dont la composition et les
caractéristiques physico-chimique sont en relation étroite avec la survie
de chaque cellule. (maintien de l’intégrité// homéostasie) |
1. Le milieu intérieur et sa compartimentation
1.1.
Définition du milieu intérieur
Le
terme de milieu intérieur fut crée par Claude Bernard pour désigner le
liquide interstitiel qui baigne toutes les cellules du corps des animaux
supérieurs, liquide dans lequel elles puisent les nutriments dont elles ont
besoin et rejettent les déchets qu’elles produisent. Or ce milieu liquide
provient du passage des constituants du plasma sanguin à travers la paroi des
capillaires sanguins, et il fait retour au sang sous la forme d’un liquide
incolore, drainé par les vaisseaux lymphatiques : la lymphe. Il en
résulte que la composition du milieu intérieur dépend étroitement de celle
du sang.
Ensemble des liquides extracellulaires de l’organisme (le sang, la
lymphe=lymphe canalisée (endiguée)+ liquide interstitiel(lymphe non
canalisée)) constituant le milieu de vie des cellules. Ce milieu doit être stable.
Utilisation du schéma app.cardiovasc +app.lymphatique (retro)
1.2.
Le
milieu intérieur et l’homéostasie
La
très grande majorité des cellules de l’organisme n’est pas en contact
direct avec le milieu extérieur, source de nutriment et d’O2, récupérateur
des déchets métaboliques. Les véritables zones d’échanges avec le milieu
extérieur sont des surfaces spécialisées telles que : Utilisation du schéma modélisation
du corps humain (retro)
-
les poumons (apport O2 et élimination CO2)
-
les intestins (entrée des nutriments, de l’eau, des ions minéraux….)
-
les reins (élimination H2O, ions minéraux, déchets organiques…)
Le milieu intérieur
constitué, des liquides extracellulaires (représentent 14L) :
·
assurent la diffusion des molécules entre
chaque cellule et ces surfaces d’échange
·
doit avoir une composition constante et compatible
avec la vie cellulaire
ceci
nous conduit à définir : L’HOMÉOSTASIE coordination de
processus physiologiques qui vise à maintenir la stabilité du milieu
intérieur grâce à une étroite coopération des organes et systèmes de l’organisme :
liens
-l’app.digestif, app.cardivasc et app.resp permettent
l’apport en éléments nécessaire au maintien de l’activité.
Cellulaire
-l’app.urinaire, app.cardiovasc, app.resp permettent l’élimination des
déchets métaboliques toxique pour les cellules
D’autres composantes doivent être également contrôlée :
-le pH doit rester proche de la neutralité (app.resp, app.urinaire via
app.cardiovasc)
-une pression osmotique compatible avec la vie doit être maintenue
le milieu intérieur subit en permanence des changements de compositions dues
aux variétés de cellules et des variations de l’environnement, à la prise
de repas. Mais ces changements sont de faible amplitude. En effet, un changement
du milieu intérieur dans un sens entraîne obligatoirement une réponse
compensatoire en sens inverse.
1.3. Répartition du milieu intérieur dans trois compartiments liquidiens
les
liquides extracellulaires ne constituent pas un seul et même liquide
intercellulaire.
Les cellules de l’organisme baignent dans un milieu non endigué, c’est-à-dire
non limité par une paroi propre : le milieu
interstitiel. Celui-ci est en relation directe par filtration et /ou
réabsorption avec le sang et la lymphe, liquides endigués dans
des vaisseaux sanguins ou lymphatiques.
Utilisation du schéma sur mil. Int et échanges (retro)
La
composition du milieu interstitiel dépend donc de la nature des échanges
réalisés avec ces autres compartiments liquidiens.
Le sang est la véritable phase circulante du milieu intérieur. Il assurent le
renouvellement du liquide interstitiel et de la lymphe, et détermine pour l’essentiel
le réglage de l’homéostasie.
Liquide interstitiel, lymphe et sang diffèrent par leur phase liquidienne et
leur contenu cellulaire :
·
le sang est
une suspension de cellules et de fragments cellulaires :GR, GB, PLT baignant
dans une solution saline riche en protéines : le plasma
·
le
liquide interstitiel et la lymphe canalisée ont composition
chimique voisine de celle du plasma, sauf pour les « grosses
molécules organiques », dont la présence et la concentration varient
suivant les emplacements étudiés. Ils sont dépourvus de GR, PLT qui
ne filtrent pas du sang et Les GB y sont présents mais en nombre
variable, car ils peuvent franchir la paroi des capillaires sanguins en se
déformant (diapédèse).
Utilisation
du tableau suivant
Liquide interstitiel, lymphe canalisée et sang diffèrent par leur phase liquidienne et leur contenu cellulaire |
||||
|
|
|
sang |
Lymphe = lymphe canalisée +
|
|
|
|
|
Phase liquideLe
plasma g/l |
Phase solide
|
g/L |
|
Contenu
phase liquide Milieu
int. contient 90% d’eau |
Protéines
|
8O
|
|
10 |
|
Lipides |
5 |
|
5 |
|
|
glucose |
0.8 |
|
0.8 |
|
|
Eau |
900 |
|
900 |
|
|
Ions Cl- |
3.7 |
|
3.7 |
|
|
Ions Na+ |
3.2 |
|
3.2 |
|
|
Ions K+ |
0.2 |
|
0.2 |
|
|
Ions
Ca2+ |
0.1 |
|
0.1 |
|
|
|
|
|
|
|
|
Contenu
cellulaire |
GR globule rouge |
|
X |
|
|
PLT plaquette |
|
X |
|
|
|
GB Globule blanc |
|
X |
X
(diapédèse) |
|
Remarque :
L’eau représente 65 à 70% du poids du corps (environ 42 litres). Elle est répartie
dans l’organisme en deux compartiments : l’un intracellulaire (environ
40% du poids du corps) et l’autre extracellulaire (environ 20% du poids du
corps)
|
5%
mC DANS PLASMA (3L) |
15%
masse corporelle dans LYMPHE (11L) |
40%
MASSE CORPORELLE DANS LIQUIDE INTRACELLULAIRE (28
Litres) |
|
LIQUIDE
EXTRACELLULAIRE (14L) =MILIEU INTERIEUR |
liquide
intracellulaire |
|
2.
LE SANG
2.1.
les
cellules du sang (les éléments figurés)
2.1.1.
Classification des
différents types de cellules sanguines circulantes normales
Le sang est un tissu conjonctif liquide
constitué de cellules en suspension dans un liquide le plasma. C’est
également un milieu fluide, circulant, plus dense que l’eau, visqueux, de
saveur salé, de pH voisin de la neutralité et de couleur rouge due au globule
rouge. Il coagule dés qu’il est en contact avec une surface autre que
l’endothélium vasculaire.
Remarque :
le sang représente environ 8% de la massa corporelle. Chez l’adulte sain, son
volume moyen est de 5 à 6 Litres chez l’homme et de 4 à 5 litres chez la
femme.
Les phases solides (éléments figurés) et liquide (plasma) qui constitue ce
milieu hétérogène se séparent par densité, si on empêche la coagulation du
sang.
De façon à pouvoir l’étudier in vitro, il est donc nécessaire de le
prélever sur anticoagulant ex : EDTA, l’EDTA complexe les ions Ca2+
indispensables à la coagulation. La sédimentation accélérée par
centrifugation permet d’obtenir 3 couches : voir hématocrite
remarque : l’hématocrite « normal »
pour un homme est de 0.47
Normalement, le volume d’un échantillon de sang est composé de:
·
Plasma : 55% du sang total
·
Couche leucocytes (leukos = blanc) et plaquettes : moins de 1% du
sang total
·
Erythrocytes (eruthros = rouge) : 45% du sang total
Les 3
types de cellules (éléments figurés) existant dans le sang: GR,
leucocytes et plaquettes, ont toutes la même origine en raison d’un précurseur
commun une cellule souche de la moelle osseuse. Une cellule souche peu
différenciée va subir une différenciation par maturation afin de donner tout
un panel de cellules spécialisées.
Le processus permettant la formation de toutes les cellules sanguine ce
nomme l’hématopoïèse et il a lieu dans les organes hématopoïétiques :
dont la moelle osseuse rouge située dans les petites cavités de l’os
spongieux, situé à la base de l’épiphyse des os longs.
Utilisation du schéma sur l’hématopoïèse (retro)
pour faire ressortir que les cellules sont en majorité fabriquées dans la MO
et que seul une partie des lymphocytes fait un passage par le thymus.
2.1.2.
Importance quantitative des différents types de cellules sanguines
circulantes normales
Utilisation du tableau résumé des éléments
figurés du sang (retro) cf TP
Conclusion :
le sang à trois fonctions majeur :
·transport :
hormones,
gaz , nutriment, déchets, transp cellules de l’immunité…
·
régulation :
hormone,
coordination
· protection :
hémostase,
immunité
2.1.3.
L’hématie
·
Structure de l’hématie
l’hématie :
-est ronde,
-a la forme d’un disque biconcave,
-est anucléé,
-a diamètre de 7µm,
-a une épaisseur d’environ 2µm,
-est saturée d’un pigment l’Hb
-Les
hématies pour être fonctionnelles doivent posséder 3 propriétés
fondamentales :
-
déformabilité,
-
élasticité,
- robustesse
-Le
nombre d’hématie
dans le sang varie en fonction de l’âge et du sexe :
-
nouveau-né ………………….5.0 à 6.0. 1012 hématies/L
-
enfant……………………… ..4.0
à 5.0. 1012 hématies/L
-
femme
adulte………………...4.0 à 5.0. 1012 hématies/L
-
homme
adulte………………..4.5 à 5.5. 1012 hématies/L
-la
vie des GR :
- durée de vie limitée à
120 jours (anucléé donc pas de renouvellement des protéines possible)
- ensuite, les GR sont détruits par un processus d’hémolyse qui
a lieu ds la rate, le foie et la MO. - La destinée des constituants du GR hémolysé :
tout ce qui est réutilisable est recyclé (aa, fer,…)
l’Hb est dégradée en bilirubine (pigment jaune) qui colore les fécés
et les urine
·
Ultrastructure de
l’hématie
Ultrastructure
= structure
d’une molécule telle qu ‘elle apparaît au µscope électronique
-
la membrane :
la
membrane à proprement parler
repose sur un grillage protéique : le cytosquelette membranaire
-c’est
une Double couche de phospholipides associés à des protéines transmembranaire
et des protéines tapissant la face interne de la membrane (responsable de la forme)
c’est dernière constituant le CYTOSQUELETTE
-Épaisseur membrane environ
8 nm
-Lipides : 45% des molécules de la membrane
-phospholipides (doubles feuillets)
-cholestérol (cohésion et stabilisateur)
-Glucides : 5% essentiellement responsable des antigènes de groupes
érythrocytaires. Ils sont situés en surface associés aux lipides ou aux protéines Ces glycoprotéines sont spécifiques de l’individu qui
les porte et définissent son groupe sanguin ( // groupe ABO)
-Protéines : 50%
-les protéines transmembranaire st essentiellement impliquées dans les phénomènes
de transport. La plus représentée et la protéines 3.
-les protéines du cytosquelette confèrent la
forme et la robustesse aux GR
-
le cyto squelette érythrocytaire (ou squelette
membranaire)
C'est
lui qui est responsable des propriétés mécaniques du globule rouge. Il
est formé d'un réseau bidimensionnel de protéines qui tapissent la face
interne de la membrane.
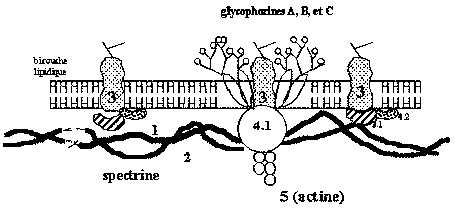
Le principal constituant de ce réseau est la spectrine (a
et b).
Les molécules de spectrine sont associées entre elles et arrimées à la
membrane érythrocytaire par l'intermédiaire de l'ankyrine et d'autres
protéines importantes, telles que la protéine bande 3, les protéines 4.1 et
4.2. (fig.1)
·
Composition biochimique de l’hématie
Les
hématies contiennent: des enzymes (ex : anhydrase carbonique)
et surtout l’Hb ( 70% de leur masse, prés de 280 million de molécules
d’Hb par GR) qui déterminent l’amplitude de ces cellules à transporter les
gaz respiratoires 02 et C02 dans l’organisme.
-
La molécule d’hémoglobine :
l’hémoglobine est le principal constituant du contenu érythrocytaire. C'est
le pigment responsable de la coloration rouge du sang. Elle est constituée d'hème
et de globine.
- Structure de l’Hb :
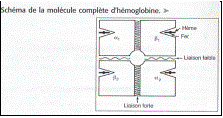 L'hémoglobine
est une hétéroprotéine de 67 000 Da. Elle contient une partie protéique
(la globine) et une partie non protéique (l’hème).
L'hémoglobine
est une hétéroprotéine de 67 000 Da. Elle contient une partie protéique
(la globine) et une partie non protéique (l’hème).
Elles est
composée de 4 chaînes polypeptidiques, chacune d’elles est liée à un
groupement l’hème (1 chaîne polypeptidique + 1 groupement hème = 1 sous
unité de l’Hb). L’Hb est dispersée dans le cytosol des hématies et est
capable de lier réversiblement O2, CO2 et
H+
-L'hème est une protoporphyrine (molécule organique, non
protéique) renfermant un atome de fer divalent Fe+2
(ferreux). L'une des valences de ce fer se fixe à la globine et l'autre valence
fixe l'oxygène dans la forme oxygénée (oxyhémoglobine).
-La globine est la partie protéique de l'hémoglobine. Chaque
molécule d'hémoglobine est formée de 4 chaînes polypeptidiques de globine :
2 chaînes de type a,
et 2 chaînes de type non-alpha (ou b).
La structure des chaînes de globine a
ou non a
est très similaire.
- Fonction de l’Hb
L'hémoglobine est responsable du transport de l'O2 et du CO2,
et des échanges gazeux au niveau des tissus et du poumon. Elle participe également
à la régulation du pH et elle a un comportement allostérique
-
Fixation
du dioxygène sur la molécule d’Hb et comportement allostérique de
l’hémoglobine

Si
l’on étudie l’évolution du % de saturation en O2 de l’Hb en
fonction de la PO2 (TD N°2 doc 3), on observe une courbe SIGMOÏDE
(ou en S) qui traduit un phénomène d’allostérie ou de coopération entre
les sous-unités de l’Hb.
Analyse :
- La
fixation de l’O2 sur l’Hb dépend de la PO2 mais ne
lui est pas directement proportionnelle : absence d’une droite
- A
faible PO2 la fixation de l’O2 se
fait difficilement (pente faible, vitesse de fixation lente)
- Ensuite,
la pente augmente fortement et il semble que la fixation des premières molécules
d’O2 facilitent la fixation des autres molécules d’O2 (
vitesse de fixation importante): il
y a un effet coopératif.
A ce niveau, une faible variation de PO2 entraîne une
variation importante au niveau du pourcentage de saturation.
- A forte PO2 on observe une forte diminution de la pente, puis une
pente nulle (plateau) traduisant la saturation des molécules d’Hb par l’O2
(tous les sites de fixation sont occupés).
A ce niveau, une faible variation de la PO2 n’entraîne pas
de grosse variation sur le pourcentage de saturation de l’Hb.
Interprétation :
-La courbe traduit un comportement allostérique de l’Hb.
-A PO2 élevée (telle celle de l’air alvéolaire), l’O2 sera
fortement lié à l’Hb et une faible variation de la PO2 ne
s’accompagnera pas d’une modification notable du % de saturation de l’Hb.
Ceci permet une sécurité dans l’apport d’ O2 aux tissus.
-A PO2 faible (telle celle au niveau des tissus), l’O2
se dissocie de l’Hb et de faible variation de PO2 entraînent des
variations importantes du % de saturation de l’Hb. Ceci permet un réglage fin
de l’apport d’O2 aux tissus selon les besoins de ces derniers.
-Fixation du dioxyde de carbone sur la molécule d’hémoglobine

-
Les enzyme : l’anhydrase carbonique
le dioxydes de carbone peut se fixer sur d’autres protéines que l’Hb. Le CO2
est également transporté dans le sang sous forme d’hydrogénocarbonate. La
transformation du CO2 en hydrogénocarbonate ( H2O + CO2
D
H2CO3 )est catalysée par une enzyme intra-érytrocytaire :
l’anhydrase carbonique.
2.1.4.
Les différents types de leucocytes
leuco = blanc
cyte = cellule
·
caractéristiques cellulaires (structure et ultrastructure) des différents
types de leucocytes
-le sang contient 4,0 à 10,0.109 globules blancs/L de sang.
-Ce sont des cellules nucléés différant les unes des autres par :
-
l’aspect de leur noyau,
-
leur taille,
-
les éventuelles inclusions cytoplasmique,
-
leur affinité à fixer les colorants.
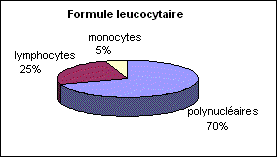
-On distingue ainsi :
-
les granulocytes
(polynucléaires),
-
les lymphocytes,
-
les monocytes
qui
interviennent à divers titres dans la réponse immunitaire contre un agent étranger.
|
Vue
au microscope |
Vue
au |
Schéma
|
|
|
|
|
|
Vue
au microscope |
Vue
au |
Schéma |
|
|
|
|
|
Vue
au microscope |
Vue
au |
Schéma
|
|
|
|
|
|
|
Polynucléaires
|
Lymphocytes |
Monocyte
|
|||
|
éosinophiles |
basophiles |
neutrophiles |
petit |
grand |
||
|
Taille |
10
à 15 µm |
10
à 12 µm |
10
à 15 µm |
7
à 9 µm |
9
à 15 µm |
15
à 30 µm |
|
Forme |
arrondie |
arrondie |
arrondie |
ronde |
ronde
ou ovalaire |
irrégulière,
arrondie ou ovalaire |
|
Cytoplasme |
très
peu coloré à bleu |
légèrement
rose |
très
peu coloré rose |
bleu |
très
clair, bleu ciel |
très
clair, gris |
|
nombreuses
granulations, volumineuses, serrées, de couleur rouge orangé brillant
à marron |
granulations
peu nombreuses, grosses, inégales, réparties irrégulièrement, de
couleur violet foncé |
granulations
nombreuses, fines et régulièrement réparties |
très
réduit, mince couronne |
granulations
peu nombreuses et assez volumineuses, de couleur rouge pourpre intense |
granulations
très nombreuses et fines (nombreux organites) |
|
|
Noyau |
2 à 3 lobes |
rond
ou ovalaire avec quelques fissures |
plusieurs
lobes renflés réunis par des ponts très fins |
rond occupe presque toute
la cellule |
souvent
excentré
|
central
ou périphérique |
Les globules blancs
jouent un rôle dans les réactions immunitaires c'est-à-dire la défense
de l'organisme.
-Les monocytes et les granulocytes se déplacent en émettant des pseudopodes.
Ils peuvent également sortir des vaisseaux sanguins par diapédèse et
se déplacer dans le liquide interstitiel. Ils ont un pouvoir phagocytaire
: les granulocytes sont plus rapides, les monocytes sont plus efficaces: ce sont
des macrophages capables d'absorber des particules volumineuses
-Les lymphocytes se déplacent peu, et ne font pas de phagocytose; ils
ont un rôle spécifique dans les défenses immunitaires (ex. la synthèse d'anticorps)
Fonction principale des polynucléaires
|
Fonction
principale des mononucléaires |
|||
|
neutrophiles |
éosinophiles |
basophiles |
monocytes |
lymphocytes |
|
Les polynucléaires sont doués de mobilité.
Ils se déplacent le long des cellules endothéliales auxquelles ils sont
accolés en émettant des pseudopodes. Ils peuvent ensuite sortir des
vaisseaux : diapédèse. Une fois dans les tissus, les polynucléaires sont
"attirés" par certains fragments bactériens ou des éléments
du complément : chimiotactisme.
Ils pourront ensuite ingérer les particules de
plus ou moins grande taille : phagocytose.
La phagocytose se fait en plusieurs étapes. Adhésion, ingestion,
formation d'une vacuole de phagocytose. Les bactéries seront ensuite tuées
: bactéricidie. Pour cette
dernière fonction, le
polynucléaire peut utiliser la synthèse de radicaux oxygénés, à
l'aide de peroxydase ou tuer les bactéries sans formation de radicaux
oxygénés, grâce à des enzymes : lysozyme, hydrolase, phosphatase. |
Les
polynucléaires éosinophiles sont des cellules essentiellement
tissulaires : ils naissent dans la moelle osseuse, transitent brièvement
dans le sang avant de passer par diapédèse dans les tissus où ils
exercent leurs fonctions. La migration des éosinophiles est régulée par
des substances chimiotactiques. Ils interviennent dans les défenses
immunitaires par leur pouvoir phagocytaire et certaines substances
contenues dans leurs granules. Les pathologies liées aux polynucléaires
éosinophiles sont des pathologies avec ou par excès. Une hyperéosinophilie
sanguine et tissulaire accompagne de nombreuses maladies allergiques ou
parasitaires.. Les
polynucléaires éosinophiles ont des fonctions proches du polynucléaire
: ils sont doués de chimiotactisme,
d'une faible capacité de phagocytose.
Cependant, l'absence de lysozyme les prive de pouvoir bactéricide
efficace les principales pathologies sont les augmentations
des éosinophilies qui traduisent souvent des allergies ou des parasitoses. |
Les
polynucléaires basophiles sont doués de chimiotactisme. Ils n'ont
pratiquement pas de capacité de phagocytose et ne sont pas bactéricides.
Ils interviennent dans les phénomènes d'hypersensibilité
immédiate grâce à récepteur
de surface pour les IgE. Les
interactions des IgE membranaires avec l'antigène correspondant entraînent
une dégranulation des basophiles. La
dégranulation libère des produits très actifs : l'histamine qui est une amine vaso-active entraînant la contraction
des fibres musculaires lisses et une augmentation de perméabilité
capillaire responsable d'œdème |
Les
fonctions des monocytes sont très nombreuses. Elles comprennent surtout la
phagocytose. La
fonction de phagocytose est identique à celle des polynucléaires. Elle
comprend un temps d'adhésion, mais on distingue deux types d'adhésions : -
fixation sur des récepteurs non spécifiques
: les seuls cas des globules rouges vieillis, corps étrangers et de
certaines bactéries -
fixation par l'intermédiaire de récepteurs spécifiques grâce
au phénomène de d'opsonisation. -Après
cette phase d'adhésion succède l'ingestion
de la particule ou de la cellule. A la différence du polynucléaire
neutrophile, le monocyte ne meurt pas après la phagocytose. La
phagocytose est donc un phénomène essentiel qui peut toucher -
soit des substances endogènes .
globules rouges :
l'hémolyse physiologique. plaquettes
-
soit des substances exogènes .
la phagocytose des bactéries, des virus, des parasites et des champignons
est un phénomène essentiel dans les défenses de l'organisme |
Production anticorps pour les LB transfo en
plasmocytes et rôle cytotoxique ou d’aide pour les LT |
2.1.5. Les plaquettes ou thrombocytes
Thrombo = caillot et cyte=cellule
ÄIl y a de 200 à 400.109 plt/L
de sang.
ÄMorphologie
les plt sont des petits disques biconvexes de très petite taille ( = + petit
elt figuré du sang), sans noyau, mais contenant divers éléments
cytoplasmiques.
ÄDurée de
vie de 10 de
jours.
Ä Rôle :
Protection de l’organisme contre une perte de sang
trop importante (hémorragie) lors d’une lésion vasculaire.
Participation active à la coagulation du sang et, inversement , au
maintien du bon état de la fluidité du sang. Elles ont donc un rôle
essentiellement dans le phénomène d'hémostase où de nombreuses réactions se
font à la surface des plaquettes, qui libèrent des substances intervenant dans
les différentes étapes du processus.
2.2.
le
plasma
Rappelons : que le sang est un tissu conjonctif
liquide comportant : une substance
fondamentale : le plasma, liquide dans lequel baignent les cellules sanguines
-Le plasma représente 55% du volume sanguin total et 5% du volume de
liquides dans l’organisme.
-Il est de couleur jaunâtre
-pH proche de la neutralité entre 7,35 et 7,45
-Il est d’une
composition complexe comportant :
-
91% d’eau (solution aqueuse),
-
7% de protéines = substances les plus abondantes
-
2% de substances diverses : des électrolytes,
des nutriments, des enzymes, des hormones...
Parmi ces éléments, certaines protéines sont liées directement aux
pathologies hématologiques : facteurs de coagulation et immunoglobulines.
D’où l’importance de doser cliniquement certains des constituants du plasma
BILAN/ plasma = lieu de transport et lieu d’échange
2.2.1.
Composition chimique et Principaux rôles du plasma
|
COMPOSANT |
QUANTITÉ OU CONCENTRATION |
PRINCIPALES FONCTIONS |
||
|
Solvant |
eau |
910 g/L |
solvant et ionisant - milieu de
diffusion, de transport |
|
|
Solutés minéraux |
cations |
Na+ |
140 mmol/L |
équilibre osmotique - potentiel de
membrane |
|
anions |
Cl- |
105 mmol/L |
équilibre osmotique |
|
|
oligo-éléments |
fer |
|
constituant de l'hème de l'hémoglobine |
|
|
Solutés organiques |
protéines |
60 à 80 g/L |
albumine: viscosité - transport de molécules |
|
|
substances azotées non protéiques |
0,3 g/L |
urée, acide urique, créatinine |
||
|
glucose |
1 g/L |
substrat énergétique |
||
|
lipides |
triglycérides |
3 g/L |
substrats métaboliques |
|
|
cholestérol |
2 g/L |
constituant des hormones stéroïdes
- des membranes cellulaires |
||
|
hormones |
<2 mg/L |
molécules informatives - régulation
des fonctions |
||
|
vitamines |
<25 mg/L |
bon fonctionnement des organes |
||
|
Gaz respiratoires |
O2 |
2 mL/L |
substrat respiratoire |
|
(citer) les principales substances susceptibles d’être
présentes dans le plasma et quantifiées en biologie clinique
2.3.
Le transport des gaz respiratoire
2.3.1.
Présentation des différents mécanismes d’échanges des gaz aux
niveaux tissulaire et pulmonaire voir
cours
2.3.2.
Présentation des formes de transport du dioxygène et du dioxyde de
carbone
2.4.
L’hémostase
DOCUMENTS WORD/ LA COAGULATION/2-4-1 L’HEMOSTASE/Schéma général de l’hémostase
2.4.1.
Définition et Présentation des grandes étapes de l’hémostase
PROGRAMME/
sur un schéma proposé, identifier :
-les temps tissulaire et plasmatique,
-les étapes où interviennent les anticoagulants lors d’un traitement
-les facteurs principaux dont les carences engendre l’hémophilie A
C'est l'ensemble des
mécanismes naturels permettant l'arrêt d'une hémorragie
C'est un phénomène complexe qui se déroule en plusieurs étapes, imbriquées
et interdépendantes.
Une lésion
vasculaire déclenche le processus, qui aboutit à la formation du clou
plaquettaire
Schéma
:
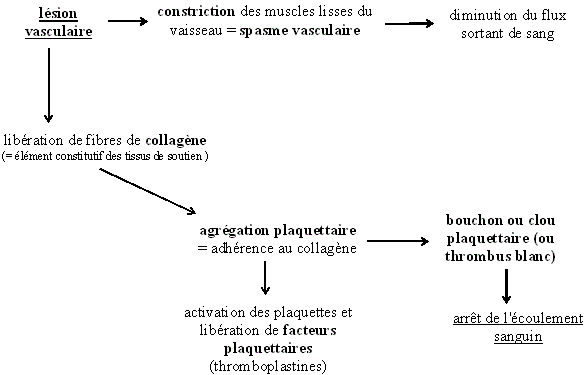
Remarques:
| Le clou plaquettaire est instable, et ne
peut résister à de fortes pressions | |
| Si l'endothélium des vaisseaux est
intact, il ne peut pas y avoir d'adhérence des plaquettes donc pas de déclenchement
de l'hémostase |
C'est la coagulation
proprement dite, qui aboutit à la formation du caillot
La lésion
vasculaire va activer les uns après les autres des facteurs de coagulation présents
dans le plasma à l'état inactif: c'est une cascade enzymatique.
Le caillot ou
thrombus rouge est un réseau dense de fibrine qui retient dans
ses mailles les hématies. Le vaisseau lésé est ainsi obstrué.
La fibrine est obtenue par transformation du fibrinogène.
Schéma
:

Particularités:
-Ca++
est un élément nécessaire à l'activation de certains facteurs
-la
majorité des facteurs est synthétisée par le foie et certains nécessitent la
vitamine K (les troubles d'absorption de la vitamine K provoquent des troubles
de la coagulation)
-la
cascade enzymatique a un effet amplificateur: chaque molécule en active
beaucoup, donc il y a multiplication des molécules actives à chaque étape
-inconvénient:
un déficit en un seul facteur peut bloquer toute la chaîne de réactions
C'est la résorption
du caillot sanguin : la fibrine est dissoute sous l'action d'une enzyme, la plasmine.
En même temps le tissu conjonctif se reconstitue (cicatrisation)
SÉRUM = PLASMA - FIBRINOGÈNE
3.
La lymphe
titre: schéma représentant les relations entre les différents compartiments liquidiens de l’organisme

3.1. Origine
Lymphe = lymphe interstitielle + lymphe
canalisée.
La lymphe est un ultrafiltrat du plasma
qui est élaboré grâce aux des échanges qui ont lieu entre le plasma D
le liquide interstitiel et le liquide interstitiel D la lymphe canalisée.
Les capillaires lymphatiques se
trouvant dans presque tous les organes du corps, ils drainent le liquide
interstitiel (issue de la filtration sélective du plasma), constituant ainsi la
lymphe (se forment à partir du plasma = ultra-filtrat du plasma) qu’ils
canalisent vers les veines de la partie inférieure du cou après avoir traversé
des ganglions lymphatiques.
Ainsi les vaisseaux lymphatiques
assurent, le retour de l’excès de liquide interstitiel vers le sang
grâce à :
- La
présence de valvules imposant le sens de circulation (empêche les reflux de
lymphe),
- L’activité
musculaire du muscle lisse des parois de vaisseaux et les mouvements
respiratoire. Transport très lent.
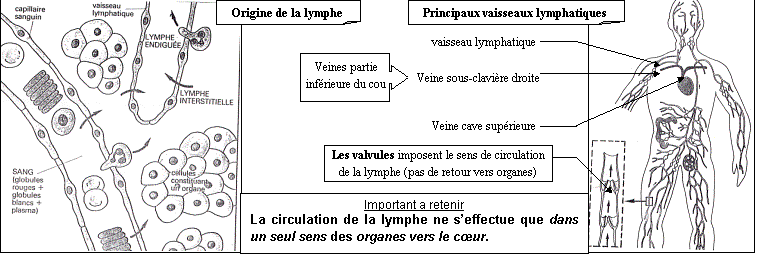
En clair : Les voies lymphatiques commencent aux capillaires lymphatiques et aboutissent aux grosses veines de la base du cou. La circulation lymphatique se fait à sens unique des tissus vers le réseau veineux.
3.2. Composition
-lymphe du latin lympha = eau clair d’ou son
aspect de Liquide clair et incolore. (lymphe = tissu
conjonctif réticulé)
|
|
|
sang |
Lymphe = lymphe canalisée +
Liquide
interstitiel |
Liquide
intracellulaire
|
|
|
|
|
Phase liquide
Le
plasma g/l |
Phase solide
Eléments
figurés |
g/L |
|
|
Contenu
phase liquide Milieu
int. contient 90% d’eau |
Protéines
|
80
|
|
10 |
200 |
|
Lipides |
5 |
|
5 |
|
|
|
glucose |
0.8 |
|
0.8 |
1.1 |
|
|
Eau |
900 |
|
900 |
|
|
|
Ions Cl- |
3.7 |
|
3.7 |
4 |
|
|
Ions
Na+ |
3.2 |
|
3.2 |
10 |
|
|
Ions
K+ |
0.2 |
|
0.2 |
141 |
|
|
Ions Ca2+ |
0.1 |
|
0.1 |
0.4 |
|
|
Contenu
cellulaire |
GR |
|
X |
|
|
|
plaquette |
|
X |
|
|
|
|
GB |
|
X |
X
(diapédèse) |
|
|
- D’après le tableau ci-dessus la composition de la lymphe est voisine de celle du sang excepté pour la concentration en protéines, de plus seul les GB peuvent être retrouvés dans la lymphe après un processus de diapédèse. En effet, la paroi des capillaire se comporte comme une barrière sélective qui ne laisse passer que l’eau et les petites molécules en solution.
3.3. Explication des échanges
Au niveau des capillaires sanguins et
lymphatiques, des échanges ont lieu entre le plasma, le liquide interstitiel et
la lymphe canalisée. Ces échanges dépendent essentiellement de la P
hydrostatique et de la P colloïdale osmotique (= P oncotique). //cours rein
| Échanges à l’extrémité artériolaire (artérioles issues des
ramification des artères systémiques): |
Étant donné la faible concentration
en protéines de la lymphe, la différence de P colloïdale osmotique entre
la lymphe et le plasma tend à provoquer une entrée d’eau dans le système
vasculaire. Mais la pression hydrostatique élevée au niveau des artérioles,
supérieure à la différence de pression colloïdale osmotique, fait qu’a ce
niveau les échanges se font du plasma vers la lymphe.
| Échanges au niveau de l’extrémité veineux (veines caves
supérieure): |
En revanche, au niveau des veinules, la faible pression hydrostatique du sang fait que les échanges ont lieu dans l’autre sens.
|
|
|
|
Bilan : le liquide circule donc en suivant le trajets suivant : artères (sang) ð espaces interstitiels (liquide interstitiel) ð capillaires lymphatiques (lymphe)ð vaisseaux lymphatiquesð veines de la partie inférieure du cou (sang)
| Facteurs influençant la formation de la lymphe |
Un certain nombre de facteurs peuvent
influencer la formation de la lymphe et peuvent entraîner l’apparition d’un
œdème (= accumulation anormale de
liquide interstitiel dans les espaces intercellulaires).En cas d’hémorragie,
au contraire, le volume plasmatique est très rapidement reconstitué au dépend
de la lymphe.
3.2.
Rôle
La lymphe participe à :
- L’équilibre hydrique (drainage du liquide interstitiel): La
circulation lymphatique permet le retour, vers l’appareil cardio-vasculaire,
de l’excès de liquide filtré et non réabsorbé au niveau des capillaires,
et des protéines échappées des capillaires.
- La digestion : Elles assure l’acheminement des graisses absorbées au niveau
de l’intestin.
- L’immunité : Elle participe à la réponse immunitaire en favorisant la rencontre
des antigènes et des lymphocytes dans les ganglions lymphatiques, ou encore la
recirculation des lymphocytes.
![]()
MOTS
CLES ET Définitions SUR LA PARTIE
MILIEU
Intérieur
·
Liquide
interstitiel :
liquide extracellulaire, non circulant, baignant directement les cellules ;
synonyme : lymphe interstitielle
·
Lymphe :
liquide blanchâtre contenant des protéines et des leucocytes, circulant dans
les canaux lymphatiques (lymphe canalisée) ou baignant les cellules (lymphe
interstitielle). Souvent employé pour désigner la seule lymphe canalisée.
·
Milieu
intérieur (mil* int.):
ensemble des liquides extracellulaires de l’organisme (sang, lymphe, liquide
interstitiel…) constituant le milieu de vie des cellules. Milieu intérieur =
milieu extracellulaire.
·
Homéostasie :
tendance de l’organisme à maintenir constantes les conditions physiologiques,
les variables du milieu intérieur grâce à des systèmes de « régulation ».
·
Sang (sg):
fluide organique circulant dans les vaisseaux en circuit fermé, comportant une
phase liquide (le plasma) et une phase cellulaire (« solide ») (les
éléments figurés : hématies, leucocytes, plaquettes)
·
Hématocrite (Ht) :valeur physiologique exprimant le pourcentage du
volume sanguin occupé par les hématies. Il est habituellement mesuré par
centrifugation d’un échantillon de sang dans un tube gradué (capillaire),
puis par la lecture du volume occupé par les hématies et celui du sang total.
·
Plasma : phase
liquidienne du sang caractérisée par la diversité de ses composants, les rôles
de ces derniers, et la stabilité de sa composition
·
Protéines plasmatiques : protéines spécifiques du plasma sanguin.
Ces éléments organiques, les plus importants du point de vue pondéral,
participent à de nombreuses fonctions vitales (immunité, transport…).
·
Sérum :
fraction plasmatique obtenue après élimination du fibrinogène et d’autres
facteurs protéiques participant à la coagulation
·
Hématie :
élément figuré présent dans le sang circulant et participant au transport
des gaz respiratoires dans le sang. hématies = globules rouge (GR) = érythrocytes
·
Hémoglobine
(Hb) :
protéine composée de 4 chaînes polypeptidiques, chacune d’elles est liée
à un groupement l’hème (1 chaîne polypeptidique + 1 grpment hème = 1 sous
unité de l’Hb). L’Hb est dispersée dans le cytosol des hématies et est
capable de lier réversiblement O2, CO2 et
H+
·
Globine :
chaîne polypeptidique de l’hémoglobine.
·
Hème :
molécule organique (non protéique) renfermant du fer et liée à chacune des
quatre chaînes polypeptidiques de l’Hb.
·
Anhydrase carbonique : enzyme présente dans les hématies catalysant la réaction :
H2O + CO2 D H2CO3
·
Carbaminohémoglobine : forme de l’hémoglobine combinée au CO2
·
Hypoxie : chute du taux de dioxygène dans le sang.
·
Allostérie :
propriété de certaines protéines de voir leur action sur un substrat contrôlée
par la concentration de ce même substrat.
·
Effet Bohr : autorégulation métabolique des tissus visant à
augmenter leur approvisionnement en O2 par action du pH sur l’oxyHb
·
Leucocytes :
types d’éléments figurés présents dans le sang circulant, le milieu
interstitiel ou la lymphe et participant au maintien de l’intégrité de
l’organisme. Leucocytes = globules blanc (GB)
·
Phagocytose :
processus par lequel certaines cellules, comme les leucocytes, englobent et digèrent
des corps étrangers. La phagocytose s’accomplie au moyen d’expansions
cytoplasmiques mobiles (pseudopodes) émises par la cellule qui entoure la
partie absorbée (= corps étranger) dans une vacuole où elle sera digérée.
·
Plaquette :
élément figuré présent dans le sang circulant et participant à la
coagulation, au maintien de la masse sanguin (hémostase et coagulation).
Plaquettes (plt) = thrombocytes.
·
Hématopoïèse :
formation des cellules sanguines.
·
Erythropoïétine
(EPO) :
glycoprotéine plasmatique activatrice de l’érythropoïèse. Résulte de la
protéolyse d’une protéine plasmatique par l’érythrogénine, enzyme sécrétée
par le rein en état d’hypoxie.
·
Moelle
osseuse (MO) :
cavité de l’os, emplie d’un tissu spongieux. La moelle rouge des os produit
des cellules sanguines.
·
Coagulation
sanguine :
formation d’un caillot.
·
Endothélium :
très mince couche de cellules qui tapisse les cavités cardiaques et les
vaisseaux sanguins.
·
Collagène :protéine
extracellulaire, abondante dans le tissu conjonctif et dont la structure détermine
une résistance aux étirements.
·
Fibrine :
protéine non soluble, dont la présence est déterminante pour la coagulation
du sang.
·
Fibrinogène :
protéine plasmatique d’origine hépatique, transformée en fibrine sous
l’action de la thrombine.
·
Hémostase :
ensemble des réactions intervenant dans l’arrêt des hémorragies et
le maintien de la fluidité du sang.
·
Thrombolyse :
dissolution d’un caillot de sang après action fibrinolytique d’une enzyme.
·
Thrombus : caillot sanguin.
·
Thrombine:
enzyme catalysant la conversion du fibrinogène en fibrine.
·
Thromboplastine:
enzyme sécrétée par les cellules endothéliales et déclenchant la
coagulation.
·
Thromboxane:
substance voisine des prostaglandines; stimulant de l’agrégation et des dégranulations
plaquettaires.
·
Anticoagulant :
substance chimique prévenant la coagulation.
·
Hémophilie :
affections héréditaires, caractérisées par l’absence ou l’inactivité de
certains facteurs de coagulation, induisant donc des troubles de la coagulation :
une hémorragie peut survenir spontanément ou lors d’un traumatisme bénin,
ce qui, en l’absence de coagulation, revêt un caractère de gravité extrême.
Les hémophiles doivent subir des transfusions qui leur apportent les facteurs
de coagulation nécessaires.
·
Hémorragie :
rupture d’un vaisseau sanguin, laissant le sang s’échapper dans le milieu
interstitiel (hémorragie interne) ou à l’extérieur de l’organisme.
·
Thrombose :
formation d’un caillot dans l’organisme (contraire d’hémorragie)
·
Groupe
sanguin :
ensemble d’individus humains présentant, sur leurs hématies, les mêmes
glycoprotéines. On distingue, dans le système ABO, quatre groupes sanguins :
A, B, AB et O.
![]()
Ci-dessous le programme de biologie humaine et les commentaires de programme. sont passées en gras les notion essentielles du cours que vous devez retenir et être capable de remobiliser.
|
|
|
| 1. Le milieu de vie des
cellules: le milieu intérieur
1.1 Le milieu intérieur et sa compartimentation
|
Définir le
milieu intérieur et situer sa répartition par rapport aux
compartiments liquidiens
|
|
1.2 Le sang - les cellules du sang:
- le plasma composition chimique principaux rôles - la circulation sanguine - le transport des gaz respiratoires - l'hémostase
|
Classer et donner l'importance quantitative des différents types de cellules sanguines circulantes normales. Présenter l'hématie: - structure et ultrastructure cellulaire, - composition biochimique. Décrire schématiquement la molécule d'hémoglobine,
son comportement allostérique et ses rôles (dans le transport du dioxygène
et dans la régulation du pH}. Citer les principales substances susceptibles d'être présentes dans le plasma et quantifiées en biologie clinique. Situer sur un schéma anatomique du coeur, les cavités, valvules et vaisseaux sanguins. Décrire l'organisation générale de l'appareil circulatoire Présenter les mécanismes d'échanges des gaz aux niveaux tissulaire et pulmonaire Présenter les formes de transport du dioxygène et du dioxyde de carbone. Présenter les grandes étapes de l'hémostase.
Sur un schéma proposé, identifier:
|
|
1.3 La lymphe origine, composition et rôle
|
Indiquer sommairement la composition de la lymphe et l'origine de ses constituants, Présenter la circulation lymphatique et préciser son rôle. |
COMMENTAIRE DE PROGRAMME
1 Le milieu de vie des cellules: le milieu intérieur (
16h )
- On soulignera dans l'étude de l'hématie les analogies et les différences
que présente cette cellule par rapport aux cellules animales classiques.
- On décrira succinctement la structure de l'hémoglobine, en se référant aux
connaissances déjà acquises en classe de première. On précisera son
comportement allostérique pour développer le transport du dioxygène.
- On mentionnera la durée de vie des hématies, l'hémolyse et la destinée des
constituants du globule rouge hémolysé.
- Les caractéristiques cellulaires des différents types de leucocytes seront
étudiées en travaux pratiques.
- Circulation sanguine
L'organisation générale de l'appareil circulatoire implique une étude détaillée
de la structure du coeur. On n'omettra pas de souligner à cette occasion
l'importance physiologique de la circulation coronaire.
- A propos du transport des gaz respiratoires, on décrira la structure
microscopique de la paroi alvéolaire après avoir situé un lobule pulmonaire
dans l'ensemble de l'appareil respiratoire.
- Les échanges gazeux pulmonaires et tissulaires seront traités en relation
avec le transport des gaz respiratoires par le sang. Il serait particulièrement
opportun de présenter une courbe de saturation de l'hémoglobine pour montrer
les différences de comportement des sangs artériels et veineux vis-à-vis de
l'oxygène.
- On n'exigera pas la connaissance des différents facteurs de la coagulation
mais on mettra en évidence le rôle de certains facteurs comme la vitamine K et
le calcium. On montrera, sans décrire les étapes, l'intérêt amplificateur
des réactions en chaîne et on identifiera sur des schémas les temps
tissulaire et plasmatique.
- Le schéma de la circulation lymphatique ne fera pas l'objet de questions à
l'examen.